BioSign – Ihr Partner bei der HRV-Messung
HRV-Scanner

Qiu
mobiles HRV-Biofeedback
Der Qiu ist ein Meilenstein der HRV-Technologie. Tägliches HRV-Biofeedback zu Hause und unterwegs. Der Qiu wirkt vom ersten Training an und zielt direkt auf die Gesunderhaltung durch die Stärkung des Parasympathikus. Für alle, die etwas für sich tun wollen und anhand der gespeicherten Messwerte schwarz auf weiß sehen wollen, wie sich ihre HRV verbessert.

Smartphone-App
Kompatible Sensoren:
- Polar H7, H9 und H10 (EKG-genau)
- Kyto HRV (Ohrclip)

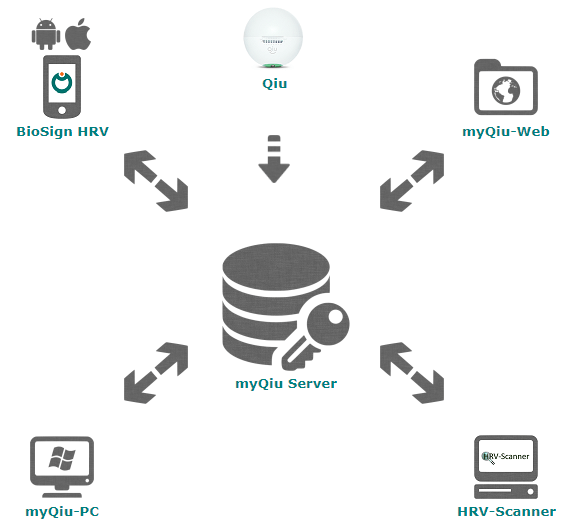
Das BioSign HRV-Konzept
Über einen Cloud- und Analyse-Server (myQiu-Server) vernetzen wir die einzelnen Komponenten aus unserem Produkt-Portfolio.
Von der professionellen HRV-Analyse mit dem HRV-Scanner in der Praxis über das selbstständige Biofeedback mit dem Qiu und der Smartphone App zuhause und unterwegs, bis zum HRV-Monitoring über den myQiu-Server und der automatisierten Unterstützung beim Coaching.
Bei uns finden Sie die Lösungen zur
Umsetzung Ihrer Ideen.

BioSign als Ihr Partner in Forschung und Wissenschaft

Sie planen ein HRV-Projekt im Bereich Forschung und Wissenschaft?
Nutzen Sie unsere langjährige Erfahrung und unsere Produkte um Ihr Projekt kosten- und zeitsparend umzusetzen. Gerne beraten wir Sie und helfen Ihnen bei der Planung und Ausführung. Wir bieten Ihnen unsere Geräte auch zur Miete an.
Auch bei der Analyse und Auswertung Ihrer Daten können wir Sie mit unserem langjährigen Know-How unterstützen.
Seit mehr als 20 Jahren Kompetenz in der neurovegetativen Funktionsanalyse.
BioSign ist einer der Pioniere auf dem Gebiet der HRV-Messung in Europa und entwickelt seit
vielen Jahren Mess- und Trainingssysteme für Fachleute und Anwender.
Kontakt
Alle Rechte vorbehalten | BioSign GmbH